L’IVASS riporta le statistiche riguardanti i rischi da responsabilità civile sanitaria negli anni 2010-2018.
Il rischio r.c. sanitaria fa parte del ramo r.c. generale e, nel suo ambito, i 612 milioni di premi raccolti nel 2018 rappresentano il 14% del totale della raccolta diretta nel ramo in Italia (13,9% nel 2017).
Per le imprese estere tale quota aumenta al 24,5% (contro il 9% delle imprese italiane), evidenza della maggiore propensione delle imprese estere ad operare in questo particolare settore.
Le coperture per colpa grave – L’assicurazione per la colpa grave tutela il professionista sanitario. È una garanzia accessoria a quella per la r.c. sanitaria e può essere stipulata assieme a quest’ultima o da sola. Il personale sanitario operante a qualsiasi titolo presso una struttura sanitaria pubblica o privata è tenuto a tutelarsi (art. 10, comma 3 della legge Gelli) con una polizza per colpa grave, a garanzia dell’azione di rivalsa promuovibile nei suoi confronti dalla struttura stessa o dall’impresa assicurativa che offre copertura a quest’ultima (art. 9, comma 1 e art. 1 comma 3 della legge Gelli). Per il 2018, le imprese hanno segnalato circa 56.000 coperture di questo tipo, per un ammontare complessivo di premi pari a 31 milioni di euro (unità di rischio e premi raccolti sono in lieve aumento rispetto al 2017). Caratteristiche delle imprese operanti nel mercato della r.c. sanitaria – Nel 2018 le prime 5 imprese hanno raccolto il 68,8% dei premi, quota che sale al 90,7% per le prime 10 imprese. Il grado di concentrazione è superiore a quello del ramo r.c. generale, nel quale le maggiori 5 imprese raccolgono il 46,6% dei premi (65,7% da parte delle prime 10). La concentrazione è lievemente diminuita per i contratti sottoscritti da parte delle strutture sanitarie pubbliche (il 93,5% dei relativi premi fa capo a sole 5 imprese, contro il 94,2% l’anno precedente) e per quelli del personale sanitario (64,7%, dal 65,6%). Risulta invece in leggero aumento la quota di premi per le strutture sanitarie private raccolta dai maggiori 5 operatori (82,1%, rispetto all’ 81,0% del 2017).
Si conferma rilevante nel settore il ruolo delle imprese estere, che nel 2018 hanno raccolto il 90,1% dei premi delle strutture sanitarie pubbliche, il 32,9% di quelle private e il 29,8% dei premi per le coperture dei professionisti sanitari. Nelle strutture pubbliche resta ridotta, anche se in crescita rispetto al 2017, la raccolta premi delle imprese italiane (da 17,6 a 26,3 milioni), a fronte di una lieve flessione di quella delle imprese estere. La crescita dei premi per i rischi delle strutture sanitarie private è stata quasi completamente opera di imprese italiane, che hanno raccolto premi per 77 milioni di euro (da 64 milioni del 2017). Le imprese estere hanno registrato un’espansione dei premi esclusivamente nella raccolta presso personale sanitario (69 milioni, rispetto ai 53 dell’anno precedente), con una diminuzione della quota dei premi raccolta dalle imprese italiane (70,2%, contro 75,9% del 2017).
I Premi e le unità assicurate – I 612 milioni di premi raccolti nel 2018 per la r.c. sanitaria (+3,7% rispetto al 2017) si ripartiscono nel modo che segue:
− 43,3% per le coperture delle strutture pubbliche (46,2% nel 2017),
− 18,7% per quelle delle strutture private (16,9% nel 2017),
− il restante 38,0% per i rischi del personale sanitario (36,9% nel 2017). Si riscontra quindi una flessione della quota dei premi per strutture pubbliche rispetto all’anno precedente. Dal 2010 i premi per i rischi delle strutture pubbliche sono diminuiti (–49,0%), mentre quelli raccolti per i rischi delle strutture private e del personale sanitario sono aumentati (rispettivamente +44,2% e +65,2%).
Nel 2018 sono risultate assicurate 581 strutture pubbliche, 6.156 strutture private e circa 286.000 unità di personale sanitario. Sono diminuite rispetto al 2017 (–22,6%) le strutture pubbliche assicurate, in accordo con un trend di lungo periodo che ha portato il loro numero a diminuire di più della metà rispetto al 2010 (1.426). Il premio medio per la copertura di una struttura pubblica è stato di 456.000 euro (+25,5% rispetto a quello del 2017). Il valore è di oltre 24 volte superiore a quello per una struttura privata (pari a 19.000 euro), anche per effetto dalla maggiore complessità delle strutture pubbliche7. Il premio medio per la garanzia r.c. sanitaria del personale sanitario (tav. 2) è stato pari a 813 euro (+1,2% rispetto al 2017), mentre quello per le coperture contro la colpa grave ammonta a 543 euro.
Il personale medico paga in media un premio di 1.001 euro, contro i 183 euro pagati mediamente dal personale sanitario non medico.
L’evoluzione delle denunce e dei risarcimenti – Nel 2018 le compagnie hanno ricevuto 17.262 denunce, in diminuzione (–9,7%) rispetto a quelle ricevute nel 2017. La flessione che si riscontra per il sesto anno consecutivo ha riguardato soprattutto le strutture. Il 21,4% delle denunce ricevute nel 2018 è privo di seguito e risulta in lieve flessione rispetto al2017 (22,7%)8. Il settore è caratterizzato da una quota di denunce senza seguito elevato in rapporto a quelle della r.c. auto9. La quota di denunce senza seguito aumenta con l’antidurata (oltre la metà delle denunce pervenute prima del 2017 risulta privo di seguito), per il lungo tempo necessario nel settore alla corretta classificazione di una denuncia. Il rapporto tra denunce pervenute e unità di rischio assicurate nello stesso anno consente di ottenere il numero medio di denunce per unità assicurata (trattandosi di polizze claims made10). Per l’anno più recente 2018 una struttura sanitaria pubblica ha ricevuto in media 8 denunce, di cui poco meno di 6 con seguito (dando luogo a un pagamento o a un collocamento a riserva). Per le strutture private, i due indicatori valgono rispettivamente 0,52 e 0,42, mentre per il personale sanitario le due frequenze sono molto inferiori (entrambe ammontano a circa il 3%). Le imprese assicurative hanno risarcito a titolo definitivo 52.329 sinistri denunciati tra il 2010 e il 2018 alla fine di quest’ultimo anno. Di questi, solo l’11,6% è relativo a denunce pervenute nei precedenti 36 mesi (tra 2016 e 2018), percentuale che scende al 6,3% per quelle pervenute nei precedenti 24 mesi. Nello stesso periodo i risarcimenti erogati (a titolo definitivo o parziale) sono stati pari a 2.308 milioni di euro, di cui il 6,9% per denunce pervenute tra il 2016 e il 2018 e il 2,2% per le denunce pervenute tra il 2017 e il 2018. Emerge quindi la tendenza del settore assicurativo a liquidare in via prioritaria i sinistri meno complessi, caratterizzati da importi meno elevati.
La velocità di liquidazione dei sinistri – Per quanto riguarda le strutture pubbliche, sono state definite e pagate nel 2018 il 3,9% delle denunce di sinistri con seguito pervenute nell’anno (4,6% nel 2017) Per le strutture private, le due percentuali ammontano al 16,5% per il 2018 e al 16,1% per il 2017, mentre sono rispettivamente pari al 6,0% e al 5,0% per il personale sanitario. Con riferimento agli importi, soltanto lo 0,7% dei risarcimenti previsti per le denunce pervenute nel 2018 relativi alle strutture pubbliche è stato liquidato nello stesso anno. Tale quota aumenta al 2,5% per le strutture private e al 2,9% per il personale sanitario. Per i sinistri denunciati nel corso del 2017, le tre frequenze valevano rispettivamente 1,0%, 2,3% e 2,8%. Da questi numeri, relativi alla liquidazione dei sinistri nello stesso anno di denuncia, emerge ancora una volta la lentezza delle procedure di liquidazione, confermata dall’osservazione delle generazioni di denunce 2010 e 2011 aventi maggiore antidurata: per queste restavano rispettivamente da liquidare alla fine del 2018 ancora il 25,0% e il 34,9% degli importi. I lievi segnali di miglioramento rispetto al 2017 si riscontrano per la quota di sinistri liquidati entro tre anni, che passa dal 46,2% al 47,3%.
Il risarcimento medio dei sinistri – Il risarcimento medio nel 2018 dei sinistri denunciati nello stesso anno ammonta a 12.678 euro per le strutture sanitarie pubbliche, mentre sono inferiori i valori corrispondenti per le strutture private (5.101 euro) ed il personale sanitario (8.072 euro). I tre indicatori risultano in flessione rispetto a quelli della generazione di denunce 2017. La già menzionata tendenza delle imprese a liquidare più tardi i sinistri di maggiore ammontare è inoltre una delle determinanti della crescita del risarcimento medio con l’antidurata11. Per le strutture sanitarie pubbliche, il risarcimento medio delle denunce del 2010 è stato di 59.876 euro, pari a 4,7 volte il valore relativo alle denunce pervenute nel 2018.
Le riserve sinistri – Alla fine del 2018 le imprese di assicurazione hanno accantonato 2.914 milioni di riserve sinistri per i futuri risarcimenti delle denunce con seguito pervenute tra 2010 e 2018, di cui solo il 15,1% riguarda i sinistri più recenti denunciati nel 2018. Il 59,7% del valore di queste riserve riguarda le strutture pubbliche. I sinistri a riserva a fine 2018 per le denunce con seguito pervenute a partire dal 2010 erano pari a 47.999 (di cui il 32,0% relativi a strutture pubbliche) e solo il 26,1% di essi riguardava denunce pervenute nel corso del 2018. Il riservato medio a fine 2018 per le denunce dello stesso anno ammonta rispettivamente a 76.634 euro per le strutture pubbliche, 38.262 per quelle private e a 17.582 euro per il personale sanitario, valori in flessione rispetto a quelli delle denunce con seguito del 2017. La diminuzione ha riguardato tutti i tre sotto-settori (rispettivamente pari al –8,6% per le strutture pubbliche, al –20,0% per le quelle private e al –4,2% per il personale sanitario). Analogamente al costo medio, anche il riservato medio cresce con l’antidurata. Ad esempio, per la generazione di denunce del 2010 delle strutture pubbliche, la riserva media all’antidurata 8 (a fine 2018) ammonta a 103.160 euro, pari al 264% di quella all’antidurata 0 (a fine 2010).
Il confronto tra pagamenti definitivi e riserve per i sinistri della stessa generazione fornisce ulteriore evidenza del fatto che i risarcimenti più rapidi tendono a riguardare i sinistri di importo meno elevato, mentre quelli più complessi, tendenzialmente meno numerosi, rendono necessari elevati valori medi delle riserve nel corso del tempo. Ad esempio, per quanto riguarda le strutture pubbliche, 6.846 sinistri denunciati nel 2010 sono stati risarciti a titolo definitivo entro la fine del 2018 (per un importo medio di 59.876 euro), a fronte di 1.153 sinistri della stessa generazione ancora a riserva alla fine dello stesso anno (per un importo medio di 103.160 euro).
Il costo medio totale dei sinistri – Il costo medio complessivo dei sinistri con seguito pervenuti nel 2018, ottenuto come media ponderata del valore medio dei risarcimenti e delle riserve, ammonta a 74.139 euro per le strutture pubbliche, 32.806 per quelle private e 17.009 per il personale sanitario. Il contenzioso nel settore della r.c. sanitaria – Il settore è caratterizzato dall’elevato ricorso al contenzioso giudiziario civile, contraddistinto da un’eccessiva lunghezza dei procedimenti, che spiega almeno in parte la tendenza delle imprese a mantenere elevate riserve e a liquidare in ritardo i risarcimenti. Nel complesso, un quarto dei sinistri gestiti denunciati tra 2010 e 2018 genera un contenzioso. È la gestione dei sinistri delle strutture sanitarie pubbliche (con il 30,1% dei sinistri a contenzioso) ad assorbire maggiormente l’attività dei tribunali. Il ricorso al contenzioso appare in aumento tra 2017 e 2018, riguardando il 14,4% dei sinistri gestiti denunciati nel 2018, contro solo il 6,3% di quelli denunciati l’anno precedente.
Rapporto sinistri a premi – L’indice di profittabilità utilizzato è il consueto rapporto sinistri a premi (loss-ratio). Pur tenendo conto delle peculiarità del rischio da r.c. sanitaria, si tratta di un indicatore omogeneo per valutare i risultati tecnici del rischio, indicando una perdita tecnica per l’impresa assicurativa se assume valori superiori a 100. I dati aggiornati al 2018 evidenziano una situazione di perdita tecnica sistematica per i rischi delle strutture pubbliche. Le strutture private registrano margini positivi per le generazioni più recenti 2015-2018, ma presentano perdite superiori a quelle delle strutture pubbliche per le generazioni meno recenti 2010-2012. La redditività dell’assicurazione del personale sanitario è invece in generale positiva e il loss-ratio calcolato per le denunce del 2018 risulta in miglioramento rispetto al valore corrispondente per l’anno precedente (è pari al 57,6%, contro il 66,6% del 2017).
I canali distributivi dei contratti di r.c. sanitaria – I contratti per i rischi delle strutture sanitarie pubbliche sono in prevalenza intermediati dai broker, ai quali sono riferibili il 69,7% dei premi. È tuttavia in crescita rispetto al 2016 il ruolo delle direzioni generali delle imprese15, che raccolgono direttamente circa un quarto dei premi. Per quanto riguarda le strutture private, i broker intermediano un terzo dei premi raccolti per i loro rischi, che per il resto sono gestiti dalle agenzie, canale quasi esclusivo delle coperture del personale sanitario.
L’AUTO-RITENZIONE DEL RISCHIO PER LA COPERTURA DELLA R.C. SANITARIA NELLE STRUTTURE SANITARIE PUBBLICHE
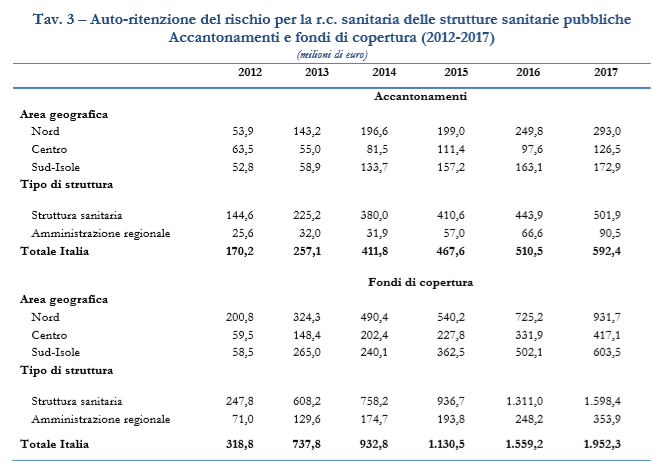
Accantonamenti e fondi di copertura per l’auto-ritenzione del rischio delle strutture sanitarie pubbliche – Le strutture sanitarie possono gestire internamente, in tutto o in parte, il rischio da responsabilità civile sanitaria. Le strutture che optano per questa soluzione costituiscono fondi specificamente destinati a risarcire i pazienti che hanno subito errori sanitari, alimentati da accantonamenti annuali. Il Ministero della Salute rende disponibili dati relativi a fondi e accantonamenti delle strutture sanitarie pubbliche (tav. 3). Gli accantonamenti effettuati nel corso del 2017 ammontavano a 592,4 milioni (+16% rispetto al 2016), mentre l’ammontare dei fondi di copertura a fine del 2017 era pari a 1.952,3 milioni (in crescita del 25,2% rispetto all’anno precedente). Alle amministrazioni regionali fanno capo il 15,3% degli accantonamenti complessivi e il 18,1% dei fondi. Mentre la crescita degli accantonamenti tra 2013 e 2016 era dovuta all’aumento contemporaneo del numero di strutture che li effettuavano e del valore dell’accantonamento medio, il loro recente incremento tra 2016 e 2017 è dovuto quasi del tutto a quest’ultimo fattore. Infatti, l’accantonamento medio 2017 ammonta a 4,1 milioni di euro, contro i 3,3 milioni del 2016, mentre la percentuale di strutture che accantonano nel 2017 è pari al 69,8% (di poco superiore al 68,4% del 2016, fig. 7). Il 62,6% del fondo di copertura 2017 è attribuibile alle prime cinque regioni (Lombardia, Lazio, Veneto, Sicilia, Emilia-Romagna), il 79,0% alle prime sette (si aggiungono alle precedenti la Campania e il Piemonte).
Accantonamenti per l’auto-ritenzione del rischio e premi per la r.c. sanitaria delle strutture pubbliche a confronto – Gli accantonamenti e i premi pagati alle imprese assicurative per i rischi da r.c. sanitaria delle strutture pubbliche sono grandezze finanziarie in qualche misura confrontabili, essendo risorse stanziate annualmente a fronte dello stesso rischio, gestito internamente (con gli accantonamenti) o tramite ricorso al mercato (con i premi). Tra 2012 e 2017 i premi sono diminuiti (–35,6%), a fronte di un aumento degli accantonamenti (+248,0%). Dal 2014 il valore dei premi è di conseguenza inferiore a quello degli accantonamenti e nel 2017 il rapporto tra i due valori ammontava a 0,46 (contro 0,57 del 2016). Se si standardizzano le due grandezze rapportandole alla popolazione residente, il sistema sanitario italiano ha speso nel 2017 4,5 euro pro-capite in premi assicurativi per il rischio da r.c. sanitaria, a fronte di accantonamenti pro-capite per 9,8 euro. Le due regioni con il massimo valore dei premi per abitante sono il Molise (14,6 euro) e l’Abruzzo (12,1 euro), quelle con i valori più alti degli accantonamenti sono la provincia autonoma di Trento (35,6 euro) ed il Veneto (22,4 euro).